پسوریازیس | علل، علائم و درمان انواع پسوریازیس
در این مطلب علل، علائم و درمان انواع پسوریازیس را بیان خواهیم نمود، باما همراه باشید 🙂
پسوریازیس، صدفک یا داءالصدف بیماری پوستی مزمن خودایمنی است. این بیماری هنگامی رخ میدهد که دستگاه ایمنی بدن سیگنالهای اشتباهی میفرستد. این سیگنالها باعث افزایش سرعت چرخهٔ رشد سلولهای پوست میشود؛ یعنی افزایش بیشازحد سلولهای پوستی از میزان ریختن آنها. پسوریازیس واگیردار نیست.
پنج نوع اصلی پسوریازیس، پلاکی، خالدار، معکوس، پوسچولار و اریترودرمیک هست. شایعترین آن پسوریازیس پلاکمانند است که با ناحیههایی قرمزرنگ با پوششی نقرهای و سفید از سلولهای مردهٔ پوست مشخص میشود. پسوریازیس در هر نقطهای از بدن مانند زانو، آرنج، پوست سر و کف دستوپا میتواند مشاهده شود و با سایر شرایط جسمی جدی مانند دیابت، بیماریهای قلبی و افسردگی در ارتباط است. حدود ۳۰ درصد از افراد مبتلابه پسوریازیس به آرتریت پسوریاتیک مبتلا میشوند.
باور بر این است که پسوریازیس مرتبط با دستگاه ایمنی بدن و یک بیماری ژنتیکی است و محرکهای آن استرس، صدمه به پوست، برخی داروها و عفونت هست. پسوریازیس اغلب در سنین جوانی شروع میشود، اما میتواند در هر سنی از دوران نوزادی تا سنین کهولت شروع شود. زنان و مردان تقریباً به یک نسبت به این بیماری مبتلا میشوند.
این بیماری درمان قطعی ندارد، اما داروهای بسیاری وجود دارند که با استفاده از آنها، پسوریازیس کنترل میشود. انواع روشهای کنترل پسوریازیس عبارتاند از: درمانهای موضعی، نوردرمانی، داروهای سیستمیک، بیولوژیک و طب مکمل و جایگزین. پسوریازیس اگرچه آزاردهنده است ولی در صورت درمان مناسب و رعایت دستورهای پزشکی، میتوان با آن کنار آمد و بیماری را کنترل کرد. حدود ۲٪ و بیش از ۱۲۵ میلیون نفر در سراسر جهان پسوریازیس دارند و ۲۹ اکتبر (۷ آبان) روز جهانی پسوریازیس هست.
علائم پسوریازیس
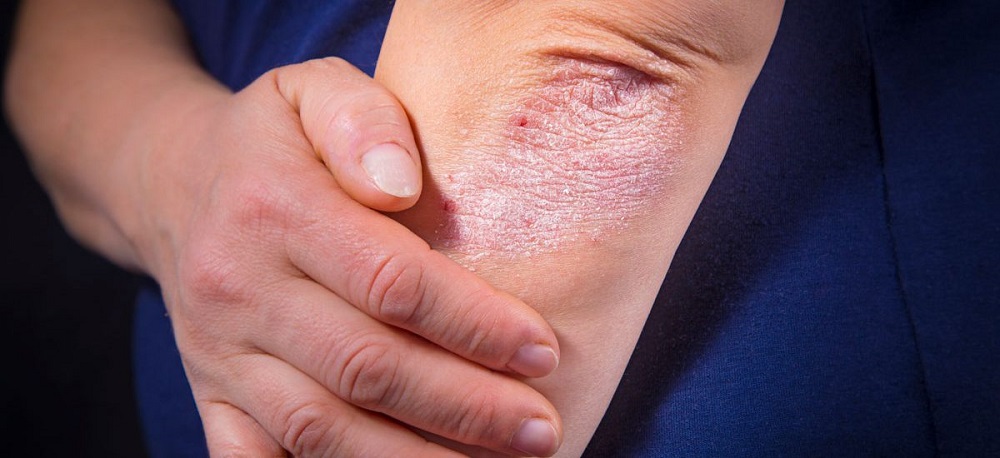
علائم پسوریازیس میتواند بین افراد مختلف، متفاوت باشد و شامل یک یا چند از نشانههای زیر شود:
 پسوریازیس چه علائمی دارد؟
پسوریازیس چه علائمی دارد؟
- تکههای قرمز روی پوست که با فلسهای نقرهای پوشیده شده است.
- نقاط کوچک پوستهپوستهشده (معمولاً در کودکان دیده میشود).
- پوست خشک و ترکخورده که ممکن است خونریزی هم بکند.
- خارش و سوزش در نقاطی از پوست.
- ناخن ضخیم، سوراخ شده یا برآمده.
- مفاصل متورم و سفت شده (آرتریت پسوریاتیک).
تشخیص پسوریازیس
پسوریازیس اغلب با معاینه بالینی تشخیص داده میشود و هیچ تست خونی برای تشخیص آن وجود ندارد، هرچند گاهی اوقات انجام برخی آزمایشها برای یافتن علل شعلهور کنندهٔ آن ضروری است. درهرحال در موارد مشکوک، میتوان از بیوپسی پوست استفاده کرد. در این روش پزشک با بریدن تکهٔ کوچکی از پوست و بررسی آن زیر میکروسکوپ، بیماری را تشخیص میدهد. پسوریازیس ممکن است با درماتیت (اگزما) اشتباه گرفته شود.
انواع پسوریازیس
پنج نوع پسوریازیس وجود دارد. یادگیری بیشتر در مورد نوع پسوریازیس خود کمک خواهد کرد که بهترین درمان برای شما تعیین شود.
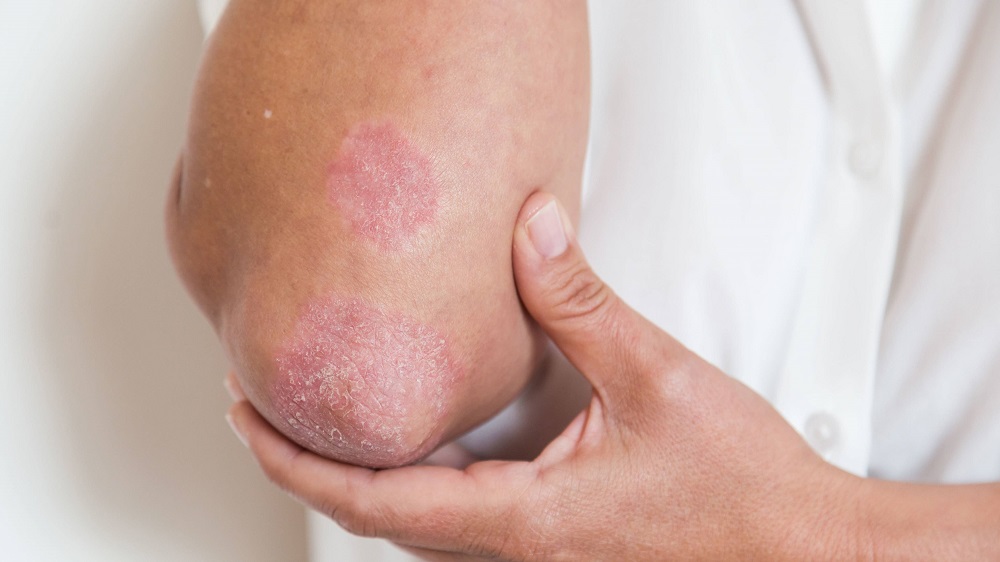
پسوریازیس پلاکی
 تصویر پسوریازیس پلاکی
تصویر پسوریازیس پلاکی
پلاک پسوریازیس، یک مرکز نقرهای احاطهشده توسط یک مرز قرمز هست.
پسوریازیس پلاکی (Plaque Psoriasis) (پسوریازیس والگاریس) رایجترین شکل از بیماری است و بهصورت تکههای برآمده و قرمز پوشش دادهشده با یکلایهٔ سفید نقرهای از سلولهای پوست مرده به نظر میرسد. این تکه یا پلاک اغلب در پوست سر، زانو، آرنج و کمر ظاهر میشود. آنها اغلب خارشدار و دردناک هستند و میتوانند خونریزی کنند.
پسوریازیس خالدار
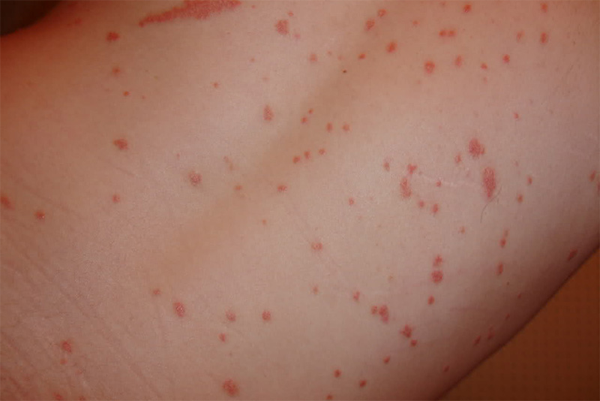 تصویر پسوریازیس خالدار
تصویر پسوریازیس خالدار
پسوریازیس خالدار (Guttate) یا قطرهای یک نوع از پسوریازیس است که بهصورت ضایعات نقطه مانند کوچک به نظر میرسد. پسوریازیس خالدار اغلب در دوران کودکی یا جوانی شروع میشود و میتواند توسط یک عفونت استرپتوکوکی باعث شده باشد. این نوع شایعترین پسوریازیس، پس از پسوریازیس پلاکی است. حدود ۱۰ درصد از افرادی که به پسوریازیس مبتلا میشوند، پسوریازیس خالدار دارند.
پسوریازیس معکوس
 تصویر پسوریازیس معکوس
تصویر پسوریازیس معکوس
پسوریازیس معکوس (Inverse) یا فلکسورال بهصورت ضایعات قرمز در روی بدن مانند پشت زانو، زیر بغل یا در کشاله ران است. ممکن است صاف و براق به نظر برسد. بسیاری از مردم از نوع دیگری از پسوریازیس در جای دیگر در بدن در همان زمان مبتلا هستند. همچنین این نوع از پسوریازیس ممکن است با عفونتهای ناشی از کاندیدا، استرپتوکوک و درماتوفیت اشتباه گرفته شود.
پسوریازیس پوسچولار
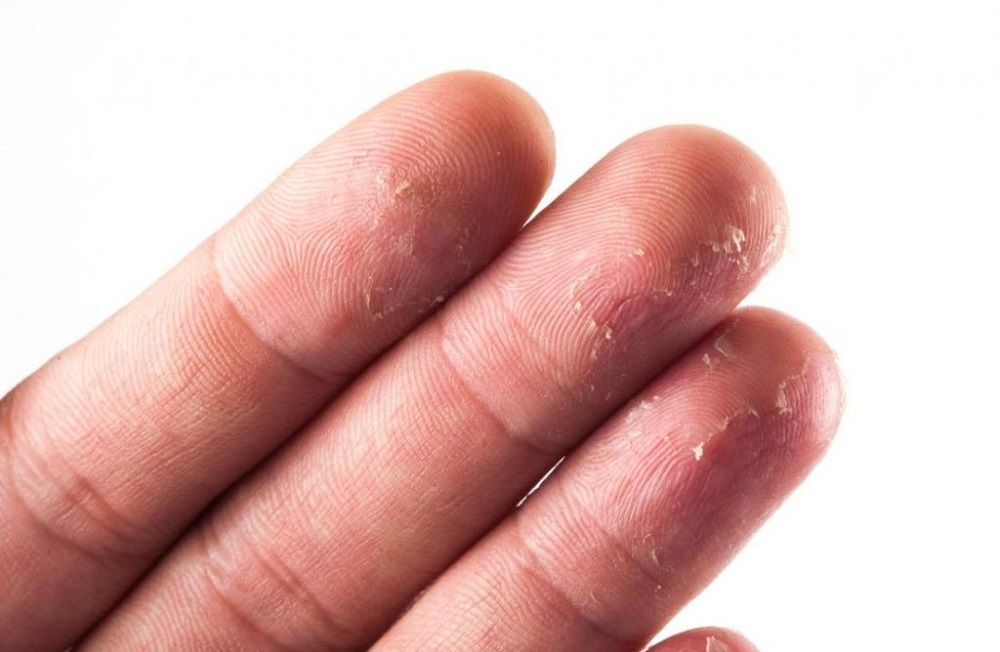 تصویر پسوریازیس پوسچولار
تصویر پسوریازیس پوسچولار
پسوریازیس پوسچولار (Pustular) یا چرکدانهای که با جوشهای چرکی سفید (تاول چرک غیر عفونی) احاطهشده توسط پوست قرمز به نظر میرسد. چرک متشکل از سلولهای سفید خون است. این یک عفونت نیست و مسری نیست.
پسوریازیس اریترودرمیک
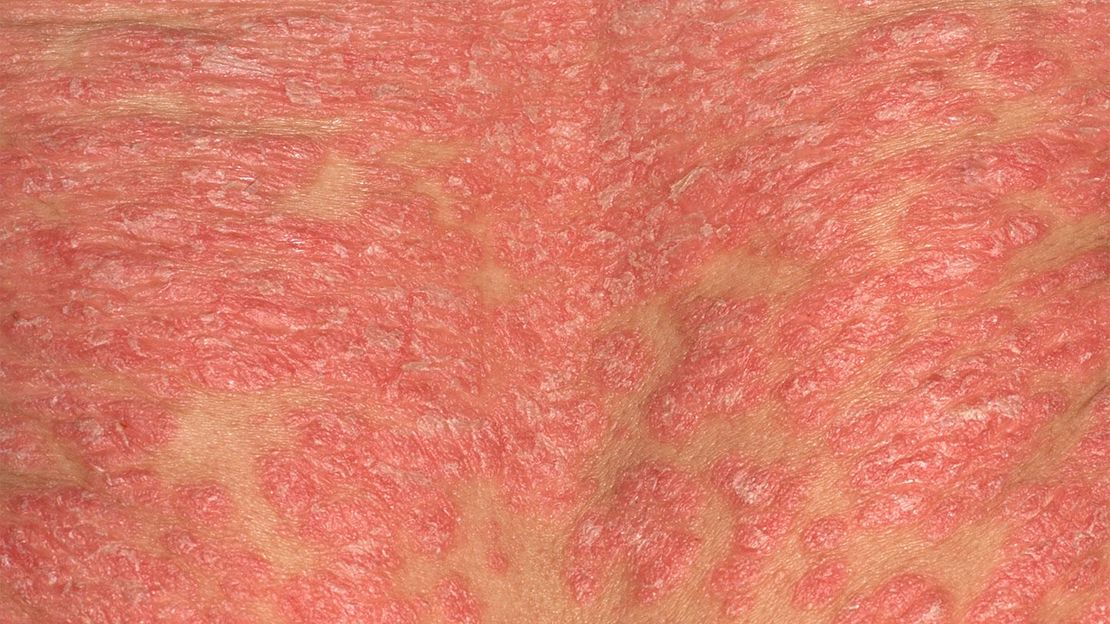 تصویر پسوریازیس اریترودرمیک
تصویر پسوریازیس اریترودرمیک
پسوریازیس اریترودرمیک (Erythrodermic) بهصورت خاص شکل التهابی پسوریازیس است که اغلب بر بیشتر سطح بدن تأثیر میگذارد. این ممکن است که در ارتباط با پسوریازیس پوسچولر von Zumbusch رخ میدهد. این یک نوع نادر از پسوریازیس است و یک بار یا بیشتر در طول عمر ۳ درصد از افرادی که پسوریازیس دارند رخ میدهد. بهطورکلی در افرادی که پلاک پسوریازیس ناپایدار به نظر میرسد. این به این معنی است که ضایعات بهوضوح تعریفنشده است. گستردگی، قرمزی آتشین و لایهبرداری از پوست مشخصهٔ این فرم از پسوریازیس است. خارش شدید و درد اغلب با آن همراه است.
علل پسوریازیس
درحالیکه دانشمندان هنوز نمیدانند که دقیقاً چه چیزی باعث پسوریازیس است، ما میدانیم که دستگاه ایمنی و ژنتیک نقش عمدهای در توسعه آن دارند.
دانشمندان معتقدند که دستکم ۱۰ درصد از جمعیت عمومی یک یا بیشتر، از ژنهایی که باعث ایجاد یک زمینه به پسوریازیس میشود را به ارث میبرند. بااینحال، تنها ۲ الی ۳ درصد از جمعیت دارای این بیماری است. محققان بر این باورند که یک فرد برای ابتلا به پسوریازیس، باید ترکیبی از ژنهایی که باعث پسوریازیس میشود را داشته و در برابر عوامل خارجی خاص شناختهشده بهعنوان «محرک» قرارگرفته باشد.
دستگاه ایمنی
پسوریازیس یک بیماری خود ایمنی است. شرایط خود ایمنی درنتیجه حمله بدن به خودش است. در مورد پسوریازیس، سلولهای سفید خون شناختهشده بهعنوان سلولهای T بهاشتباه به سلولهای پوست حمله میکنند.
در یک بدن معمولی، سلولهای سفید خون مستقر برای حمله و از بین بردن باکتریهای مهاجم و مبارزه با عفونت هستند. این حمله اشتباه باعث میشود که روند تولید سلولهای پوست بیشازحد شود. تولید سلول پوست با سرعتبالا باعث میشود سلولهای جدید پوست با سرعت بیشازحد توسعه یابند. آنها در سطح پوست تحتفشار قرار میگیرند، جایی که آنها شعلهور میشوند.
این نتایج در پلاکهایی هستند که رایجترین همراه پسوریازیس است. حمله به سلولهای پوست باعث قرمزی و توسعه نواحی ملتهب پوست میشود.
ژنتیک
باور بر این است که پسوریازیس یک بیماری ژنتیکی است، هرچند محققان دقیقاً نمیدانند که چگونه پسوریازیس از یک نسل به نسل دیگر منتقل میشود. الگوی وراثت احتمالاً شامل چندین ژن یا ترکیبی از بسیاری از ژنها است.
در حدود یکسوم از افراد مبتلابه پسوریازیس گزارش سابقهٔ خانوادگی این بیماری را داشتهاند. اگر یکی از والدین پسوریازیس داشته باشد، کودک بهاحتمال ۲۵ درصد به پسوریازیس مبتلا میشود. اگر هر دو پدر و مادر پسوریازیس داشته باشند، یک کودک بهاحتمال حدود ۶۵ درصد به این بیماری مبتلا میشود.
مطالعات از دوقلوهای همسان مبتلابه پسوریازیس نشان میدهد که پسوریازیس حداقل تا حدی ژنتیکی است؛ اما این مطالعات نیز تقویت پیچیدگی پسوریازیس را به همراه داشته است. در حدود یکسوم از دوقلوهای همسآنکه در آنها پسوریازیس وجود داشته است، تنها یکی از دوقلوها بیماری را داشته و این نشان میدهد که عوامل زیستمحیطی یا محرک در ابتلا به پسوریازیس نقش بازی میکنند. این نظریه وجود دارد که پسوریازیس از ترکیبی از ژنها و نیروهای خارجی باعث میشود. هنگامیکه ژنهای مسئول برای پسوریازیس کشف شوند، الگوی وراثت ممکن است بهتر درک شود.
کار با نمونههای DNA از یک خانوادهٔ بزرگ شامل بسیاری از افراد مبتلابه پسوریازیس، یک جهش ژنی به نام CARD14 را شناسایی کرده است که منجر به پسوریازیس پلاکی میشود.
محرکها
محرک پسوریازیس جهانی نیست. چهبسا ممکن است آنچه باعث پسوریازیس یک نفر میشود، بر دیگری تأثیر نمیگذارد.
محرکهای ایجاد پسوریازیس عبارتاند از:
استرس
استرس میتواند باعث شروع پسوریازیس برای اولین بار یا تشدید پسوریازیس موجود شود. آرامش و کاهش استرس ممکن است به پیشگیری از استرس حاصل از تأثیر پسوریازیس کمک کند.
نوشیدنیهای الکلی
مصرف الکلهای سنگین میتواند موجب فوران پسوریازیس شود. اگر بیشازحد از الکل استفاده کنید، انتشار پسوریازیس ممکن است بیشتر شود. کاهش مصرف الکل بیشازحد برای پوست شما مفید است. اگر به کمک نیاز دارید، پزشک شما میتواند به شما کمک کند تا یک برنامه برای ترک نوشیدن داشته باشید.
صدمه به پوست
پسوریازیس میتواند در مناطقی از پوست که آسیبدیده یا دچار آسیبهای روانی شدهاند به نظر برسد. این پدیدهٔ کوبنر نامیده میشود. واکسیناسیون، آفتاب سوختگی و خش همه میتوانند موجب راهاندازی پاسخ کوبنر شوند. پاسخ کوبنر میتواند درمان شود اگر بهموقع عمل کنید.
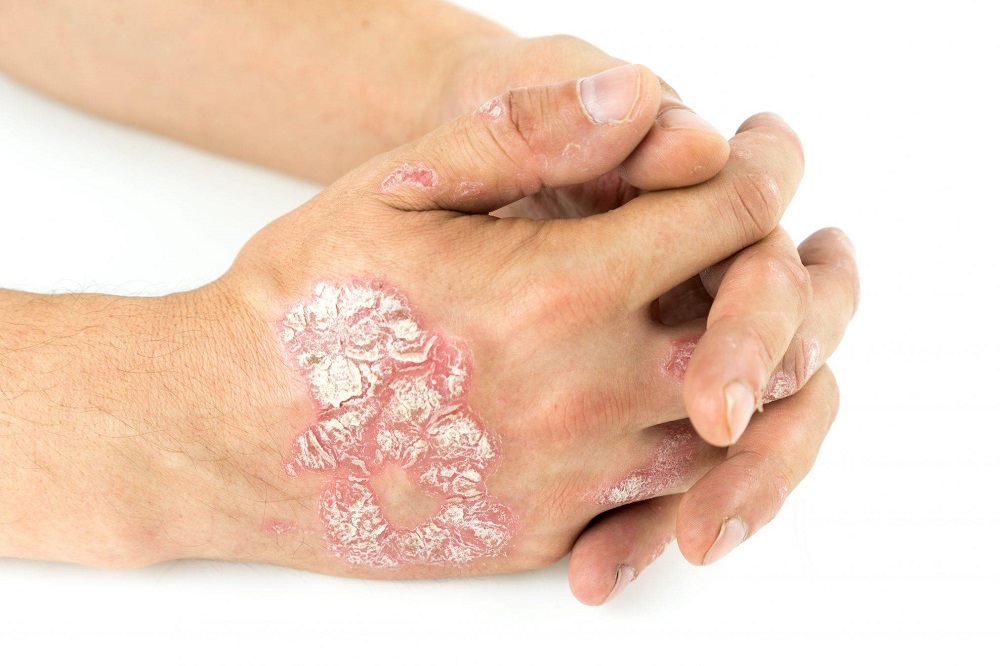 علت بروز پسوریازیس چیست؟
علت بروز پسوریازیس چیست؟
داروها
برخی داروها با تحریک پسوریازیس در ارتباط هستند، ازجمله:
لیتیم: مورداستفاده برای درمان اختلال دوقطبی و سایر اختلالات روانی هست. لیتیوم باعث تشدید پسوریازیس در حدود نیمی از افراد مبتلابه پسوریازیس که آن را مصرف میکنند میشود.
داروهای ضد مالاریا: Plaquenil، کیناکرین، کلروکین و هیدروکسی کلروکین ممکن است باعث شعلهور شدن پسوریازیس شوند، معمولاً ۲ تا ۳ هفته پس از مصرف دارو پسوریازیس گرفتهشده است. هیدروکسی کلروکین کمترین میزان بروز عوارض جانبی را دارد.
پروپرانولول: این درمان فشارخون بالا باعث بدتر شدن پسوریازیس در حدود ۲۵ تا ۳۰ درصد از بیماران مبتلابه پسوریازیس که آن را استفاده کردهاند شده است. معلوم نیست که تمام داروهای فشارخون بالا (مسدودکنندهٔ بتا) باعث بدتر شدن پسوریازیس شوند، اما ممکن است که بالقوه توان آن را داشته باشند.
کویندین: این داروی قلب گزارششده است که باعث بدتر شدن برخی از موارد پسوریازیس شده است.
ایندومتاسین: این یک داروی ضدالتهابی غیراستروئیدی برای درمان آرتریت است. این دارو برخی از موارد پسوریازیس را بدتر کرده است. سایر ضدالتهابها معمولاً میتواند جایگزین شود. اثرات منفی دارو معمولاً کم است هنگامیکه آن را بهدرستی استفاده کرده باشید. درهرحال عوارض جانبی آن معمولاً با منافع آن در ورم مفاصل پسوریاتیک همراه است.
عفونت، میکروبها و اچآیوی
هر چیزی که میتواند سیستم ایمنی بدن را تحت تأثیر قرار دهد به پسوریازیس تأثیر میگذارد. بهطور خاص، عفونت استرپتوکوکی (گلودرد) با پسوریازیس خالدار همراه است. گلودرد اغلب با شروع اولین پسوریازیس خالدار در کودکان همراه است. شما ممکن است شعلهور شدن پسوریازیس بعد از یک گوشدرد، برونشیت، التهاب لوزهها یا عفونتهای تنفسی را بیشازحد تجربه کنید.
این غیرمعمول نیست برای اینکه کسی به یک شعلهور شدن پسوریازیس بدون علائم گلودرد دچار شود. صحبت با دکتر در مورد گرفتن تست گلودرد در صورت شعلهور شدن پسوریازیس لازم است.
پسوریازیس ممکن است با استعمار پوست یا روده توسط استافیلوکوکوس اورئوس، مالاسزیا و کاندیدا آلبیکنس بدتر شود.
نرخ پسوریازیس در افراد HIV مثبت مانند افراد HIV منفی است، بااینحال، پسوریازیس در افراد آلوده به اچ آی وی گرایش بهشدت بیشتر دارد.
سایر محرکهای محتمل
اگرچه ازنظر علمی اثبات نشده، برخی از افراد مبتلابه پسوریازیس گمان میبرند که آلرژی، رژیم غذایی و آب و هوا محرک پسوریازیس آنهاست.
پسوریازیس درمان قطعی ندارد، اما داروهای بسیاری وجود دارند که با استفاده از آنها، بیماری پسوریازیس کنترل میشود.
در مدیریت و کنترل بیماری، صحبت با دکتر برای پیدا کردن یک درمان برای کاهش یا حذف نشانههای پسوریازیس لازم است. یک درمان برای یک فرد مبتلابه پسوریازیس ممکن است برای دیگری کار نکند؛ بنابراین مهم است که گزینههای درمانی مختلف را بدانید و سعی در پیدا کردن روش مناسب برای درمان پسوریازیس خود داشته باشید.
انواع روشهای درمانی عبارتاند از: درمانهای موضعی، نوردرمانی، داروهای سیستمیک، بیولوژیک، درمانهای جدید خوراکی و طب مکمل و جایگزین.
درمان پسوریازیس چیست؟
درمانهای موضعی
درمانهای موضعی با تماس به پوست استفاده میشوند و معمولاً اولین درمان است که امتحان میکنید، زمانی که با پسوریازیس تشخیص داده میشوید. درمانهای موضعی را میتوان بدون نسخه یا با نسخهٔ پزشک خریداری کرد.
کورتیکواستروئیدهای موضعی معمولاً شایعترین درمانی است که برای پسوریازیس استفادهشده، باعث کم شدن التهاب و تحریکپذیری پوست میشود. خیلی از اوقات پزشک ترکیبی از یک داروی از بین برندهٔ لایهٔ شاخی (کراتولیتیک) مانند اسید سالیسیلیک و استروئید موضعی را تجویز میکند. نکتهٔ مهم در مصرف کورتیکوستروئیدهای موضعی آن است که غالباً پس از مدتی، دیگر آن پاسخ مطلوب ابتدایی حاصل نمیشود، ضمن آنکه خطر نازک شدن پوست در اثر مصرف این داروها نیز وجود دارد؛ بنابراین انتخاب دقیق نوع آستروئید موضعی و مصرف درست آن میتواند باعث کم شدن این اثرات ناخواسته شود.
 درمان پسوریازیس با مرطوب نگه داشتن پوست
درمان پسوریازیس با مرطوب نگه داشتن پوست
علاوه بر کورتیکواستروئیدهای موضعی و داروهای کراتولیتیک داروهای قدیمیتری چون قطران زغالسنگ و دیترانول نیز از مدتها قبل در درمان پسوریازیس بکار رفته و با اثرات قابل قبولی همراه بوده است. همچنین استفاده از ترکیبات موضعی ویتامین D3 (کلسیپوتریول و کلسیتریول) نیز در درمان این بیماری با نتایج خوبی همراه بوده است. تازاروتین نیز یک ویتامین مشتق شده، رتینوئید موضعی است که برای کم کردن رشد سلولهای پوست استفاده میشود.
محصولات دیگر حاوی موادی مانند آلوئه ورا، جوجوبا، پیریتیون روی و کپسایسین وجود دارد که برای مرطوب کردن، تسکین دادن، کاهش مقیاس یا تسکین خارش استفاده میشود.
Indigo naturalis که یک داروی سـنتی چینی است که میتواند بهصورت پماد فرموله شود و استفاده از آن به مدت ۸ هفته مؤثر گزارششده است.
نور درمانی
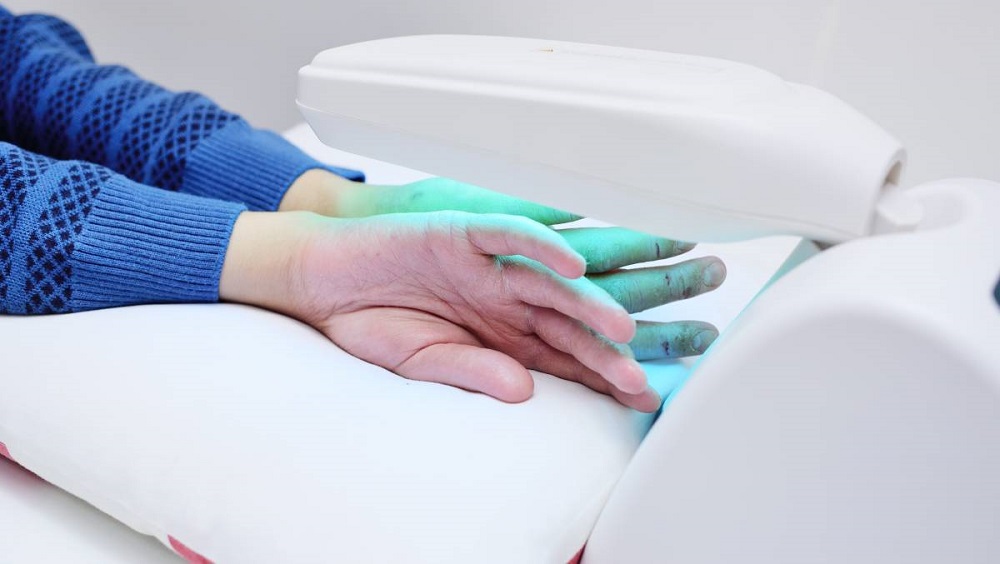 درمان پسوریازیس با نور درمانی
درمان پسوریازیس با نور درمانی
نوردرمانی، شامل تاباندن نور ماوراءبنفش به پوست بهصورت منظم و تحت نظارت پزشکی است. درمان در کلینیک پوست یا در خانه با دستگاه فتوتراپی انجام میشود.
بسیاری از اوقات هنگامیکه صحبت از درمان با اشعه میشود، بیمار آن را با رادیوتراپی یا پرتو درمانی یکسان تصور میکند، درحالیکه غالباً منظور از درمان با اشعه در پسوریازیس درواقع درمان با طولموجهای خاصی از نور هست. درواقع در این روش که از قدیمیترین روشهای درمانی در بیماریهای جلدی هست، بیمار پس از مصرف دارویی به نام پسورالن (P) که از عصارهٔ گیاهان خانوادهٔ هویج به دست میآید، در برابر اشعهٔ ماوراءبنفش (UVA) قرار میگیرد. از همین روست که به این روش درمانی، PUVA درمانی گفته میشود. هرچند PUVA درمانی نیز عاری از عارضه نیست، اما در کل روش بسیار مؤثری در درمان پسوریازیسهای وسیع و مقاوم بوده و معمولاً تا ماهها تأثیر آن پایدار باقی میماند. امروزه علاوه بر PUVA از طیفهای اختصاصیتری از ماوراءبنفش همچون UVB نیز در درمان پسوریازیس استفاده میشود. این روشهای درمانی غالباً در بخشهای پوست بیمارستانها، مراکز تخصصی پوست و گاهی نیز در مطب پزشکان یا با استفاده از نور خورشید انجام میشود. از لیزر اگزایمر نیز در درمان پسوریازیس استفاده میشود.
داروهای سیستمیک
داروهای سیستمیک داروهای تجویزی است که بهصورت خوراکی یا تزریقی هست و در سراسر بدن کار میکند. آنها معمولاً برای افراد با پسوریازیس و آرتریت پسوریاتیک متوسط تا شدید استفاده میشوند.
معمولاً متوترکسات اولین دارویی است که برای این منظور بکار میرود. این داروی سرکوبکننده سیستم ایمنی که در سال ۱۹۵۱ برای اولین بار در درمان پسوریازیس مصرف شد، تکثیر سلولهای پوست را کم کرده و غالباً بهخوبی بیماری را کنترل میکند. متوترکسات میتواند هم بهصورت خوراکی و هم تزریقی مصرف شود و غالباً پس از چند هفته اثر آن ظاهر میشود.
داروی دیگر سیکلوسپورین یک داروی سرکوبکننده سیستم ایمنی است که اولین بار برای کمک به جلوگیری از رد پیوند در بیماران پیوند عضو مورداستفاده قرار گرفت. همچنین مشتقات ویتامین آ که به رتینوئیدها معروف هستند مانند اسیترتین (نئوتیگازون) با کاستن تکثیر سلولهای پوست، باعث بهبود پسوریازیس میشوند. از داروهای دیگر میتوان به داروهای تأیید نشده برای درمان پسوریازیس مانند هیدروکسی اوره، ایزوترتینوین، مایکوفنولات موفتیل، سولفاسالازین و تیوگوانین اشاره کرد. طبیعی است که تمام این داروها با نظر پزشک تجویزشده و برای اطمینان از بی عارضه بودن آنها، انجام آزمایشهای پایه و دورهای ضروری است.
درهرحال، آنچه در مورد داروهای سیستمیک در پسوریازیس بسیار اهمیت دارد، این است که بهجز موارد استثنایی، نباید از کورتیکواستروئیدهای خوراکی یا تزریقی در این بیماری استفاده شود. مصرف این داروها، اگرچه ممکن است باعث بهبودی ظاهری اولیه شوند، ولی متعاقباً علاوه بر اثرات سوء متعددی که دارند، باعث شعلهور شدن بیماری یا تبدیلشدن آن به اشکال خطیرتر را دارند.
نکتهٔ دیگری که بسیار اهمیت دارد، این است که هنگامیکه یک خانم مبتلابه پسوریازیس در سنین باروری تحت درمان با داروهای سیستمیک قرار میگیرد، باید بهدقت ازنظر پیشگیری از بارداری توجیه شود. در مورد برخی از این داروها حتی تا ماهها پس از قطع دارو نیز بارداری میتواند خطراتی برای جنین در پی داشته باشد.
داروهای بیولوژیک
داروهای بیولوژیک معمولاً برای پسوریازیس و ورم مفاصل پسوریاتیک متوسط تا شدید که به درمانهای دیگر پاسخ نمیدهد تجویز میشوند. آنها توسط تزریق یا داخل وریدی (IV) وارد بدن میشوند.
با شناخت بهتری که از چگونگی ایجاد شدن بیماری پسوریازیس طی سالهای اخیر حاصلشده است و با عنایت به این نکته که دستگاه ایمنی نقش مهمی در ایجاد شدن بیماری دارد، طی چند سال گذشته طیف جدیدی از داروها غالباً به روش زیستفناوری (بیوتکنولوژی) ساختهشدهاند که قادرند با تصحیح اختلالات حاصلشده از پسوریازیس، بیماری را بهبود بخشند. این داروها که غالباً به داروهای «بیولوژیک» معروفاند، گاهی اوقات با نتایج بسیار درخشانی همراه هستند اما نکتهٔ مهم در مورد آنها قیمت بسیار بالای آنهاست و ازاینرو فعلاً فقط در موارد بسیار شدید بیماری مصرف میشوند.
مسدودکنندهٔ عامل نکروز توموری آلفا (TNF آلفا)
 TNF آلفا
TNF آلفا
Enbrel (اتانرسپت)، Humira (آدالیمومب) و Remicade (اینفیلیکسیماب) داروهایی است که مسدودکنندهٔ TNF-آلفا هست. TNF-آلفا سایتوکاین یا یک پروتئین است که بدن را وادار به ایجاد التهاب میکند. در عارضهٔ پسوریازیس و آرتریت پسوریاتیک، تولید بیشازحد TNF آلفا در پوست یا مفاصل وجود دارد که منجر به رشد سریع سلولها و آسیب پوست یا بافتهای مشترک میشود. مسدود کردن تولید TNF-آلفا به توقف چرخههای التهابی بیماری پسوریازیس کمک میکند.
اینترلوکین ۱۲/۲۳
Stelara (اوستکناماب) آثار انتخابی پروتئین، یا سایتوکاین، اینترلوکین ۱۲ (IL-12) و اینترلوکین ۲۳ (IL-23) را هدف قرار میدهد. اینترلوکینهای-۱۲/۲۳ با التهاب پسوریازیس مرتبط است.
اینترلوکین ۱۷
Cosentyx (سکییوکروماب) و Taltz (ایکسیکیزوماب)
داروهای بیوژنریک
بیوژنریک یا بیوسیمیلار به داروهایی گفته میشود که کاملاً مشابه با داروهای بیولوژیک تولیدشده توسط سازنده اولیه که برای اولین بار روش تولید آن را ابداع کرده است، هست.
Altebrel (اتانرسپت) و CinnoRA (آدالیمومب) داروهای بیوژنریک تولیدشده توسط ایران هستند. Erelzi (اتانرسپت)، Amjevita (آدالیمومب) و Inflectra (اینفیلیکسیماب) دیگر داروهای بیوژنریک میباشند.
از بیولوژیکها استفاده نکنید اگر:
- دستگاه ایمنیشما بهطور قابلتوجهی به خطر بیفتد؛
- شما دارای یک عفونتفعال هستید.
عوارض جانبی شایع برای بیولوژیکها عبارتاند از:
- عفونتهای تنفسی
- علائم آنفولانزامانند
- واکنش در محل تزریق
این عوارض جانبی معمولاً خفیف هستند و در اکثر موارد سبب جلوگیری از مصرف داروی افراد نمیشوند.
عوارض جانبی نادر برای بیولوژیکها عبارتاند از:
- اختلالات جدی دستگاه عصبی، مانند مولتیپل اسکلروزیس، تشنج، یا التهاب اعصاب چشم؛
- اختلالات خونی؛
- انواع خاصی از سرطان.
درمانهای جدید خوراکی
درمانهای جدید خوراکی با مهار مولکول خاص در ارتباط با التهاب، بهبود نشانههای بیماری پسوریازیس را به همراه دارد. برخلاف بیولوژیکها که از منابع زنده بهدستآمده و باید از طریق تزریق یا انفوزیون تجویز شود، این درمان را میتوان بهطور مؤثر بهعنوان قرصهای خوراکی تحویل داد.
فسفودیاستراز ۴
جدیدترین درمان خوراکی برای پسوریازیس و آرتریت پسوریاتیک، Otezla (اپرمیلاست) است. Otezla ورم مفاصل پسوریاتیک را با تنظیم التهاب در داخل سلول بهبود میبخشد. این از یک آنزیم شناختهشده بهعنوان فسفودیاستراز ۴، یا PDE4 جلوگیری میکند. PDE4 کنترل بسیاری از التهاب در سلولها که میتواند بر سطح التهاب در بیماری پسوریازیس تأثیر بگذارد را بر عهده دارد.
پزشکی مکمل و جایگزین
پزشکی مکمل و جایگزین (CAM) گروهی متنوع از مراقبتهای پزشکی و سیستم سلامت، شیوهها و محصولات است که در حال حاضر به نظر نمیرسد که بخشی متعارف از طب غربی باشد.
درمانهای مکمل و جایگزین عبارتاند از: رژیم غذایی و تغذیه، درمان گیاهی، ذهن/بدن درمان، ورزش، یوگا و تای چی.
مکملها و رژیم غذایی برای درمان پسوریازیس
 درمان پسوریازیس با رژیم غذایی مناسب
درمان پسوریازیس با رژیم غذایی مناسب
رژیم غذایی خاصی برای فرد مبتلابه پسوریازیس لازم است که لازم است در این زمینه به متخصصان تغذیه مراجعه شود. مطالعات کنترل نشده نشان دادهاند که افراد مبتلابه پسوریازیس یا آرتریت پسوریاتیک ممکن است از یک رژیم غذایی با مکمل روغن ماهی غنی از ایکوزاپنتانوییک اسید (EPA) و دوکوزاهگزانوئیک اسید (DHA) بهرهمند شوند. توصیههای رژیم غذایی شامل: مصرف ماهی آب سرد (ترجیحاً ماهی وحشی، نه پرورشی) مانند ماهی قزلآلا، ماهی سالمون، شاهماهی و ماهی خال مخالی، روغنزیتون زیاد، حبوبات، سبزیها، میوهها و غلات سبوسدار؛ و جلوگیری از مصرف الکل، دخانیات، گوشت قرمز و محصولات لبنی است. اثر مصرف کافئین (ازجمله قهوه، چای سیاه و شکلات تیره)، نامشخص است.
نرخ بالاتری از بیماری سلیاک در میان افراد مبتلابه پسوریازیس وجود دارد. شدت بیماری بهطورکلی در افراد مبتلابه بیماری سلیاک و کسانی با آنتیبادیهای ضد گلیادین پس از اتخاذ یک رژیم غذایی فاقد گلوتن کاهش مییابد.
کاهش وزن، داشتن قلبی سالم، استفاده از مواد غذایی ضدالتهابی و فاقد گلوتن و مصرف ویتامینها میتوانند در بهبود پسوریازیس مؤثر باشند.
مدیریت خارش

خارش پسوریازیس ممکن است تأثیر بیشتری در کیفیت زندگی از اثر قابلمشاهدهای از این بیماری را داشته باشد. بااینحال، درمان پسوریازیس نیز میتواند بهشدت این نشانهها و توانایی خود برای مقابله با پسوریازیس را روزبهروز بهبود بخشد.
درمان خانگی پسوریازیس
راههای کمک به خارش و تسکین درد در افراد مبتلابه پسوریازیس عبارتاند از:
- پوست را آغشته نگهدارید: این اولین گام در کنترل خارش است به دلیل آنکه قرمزی و خارش را کاهش میدهد و کمک میکند تا پوست التیام بخشد. متخصصین پوست توصیه به استفاده از کرم و پماد غلیظ برای نگهداشتن آب در پوست میکنند. حتی روغن پختوپز نیز میتواند جایگزین مقرونبهصرفه برای مرطوبکنندهٔ تجاری باشد.
- به حداقل رساندن مقیاس پوستهپوستهها: استفاده از محصول نرمکننده (کراتولیتیک) برای کاهش پوست اضافی و جلوگیری از پلاک پسوریازیس از ترکخوردگی و پوستهپوسته شدن.
- دوش آب سرد و کمپرس سرد نیز میتواند خارش را تسکین دهد: از حمام کردن در آب بسیار گرم خودداری کنید و سعی کنید به محدود کردن دوش گرفتن به ۱۰ دقیقه یا کمتر. آب گرم میتواند باعث تحریکات پوستی شود و خشکی را تشدید کند. استفاده از لوسیون پس از شستشو برای نگهداشتن رطوبت توصیه میشود. قرار دادن لوسیون خنککننده در یخچال و فریزر قبل از استفاده میتواند کمک به افزایش تسکین خارش کند.
درمان نیاز به نسخهٔ پزشک
دیگر درمانهای خارش پسوریازیس شامل آنتی هیستامینها (لوراتادین، هیدروکسیزین یا ستیریزین)، نوردرمانی، استروئیدها، کپسایسین، بیحسکنندهٔ موضعی مانند Pramoxine و داروهایی که کمک به آرام کردن پاسخ ایمنی بیشازحد فعال که باعث ضایعات پسوریازیس میشود و داروهای ضدافسردگی و آسپرین میتواند کمککننده باشد. داروهای Yosipovitch معمولاً بیشتر جهت درمان دردهای عصبی مانند گاباپنتین و برخی داروهای ضدافسردگی به نام نورآدرنرژیک و سروتونرژیک خاص (NaSSA) برای از بین بردن خارش پسوریازیس استفاده میشود. درمانهای موضعی برای پسوریازیس میتواند به کاهش درد و خارش کمک کند.